В зависимости от объема тестирования, отличаются и генетические тесты. Так, самые полные — анализ генома и экзома. В статье разбираемся, чем они отличаются, а также кому, когда и какой тест нужен.
Генетический тест — важный инструмент в диагностике онкологических заболеваний. Большинству он может дать душевное спокойствие, для людей с семейной историей рака — ответ на вопрос о собственном статусе в отношении онкологии или предупреждение о необходимости более частых профилактических осмотров.
А для тех, у кого уже диагностировано онкологическое заболевание, генетический тест может стать незаменимым в подборе эффективного препарата для лечения.
Содержание
- Чем экзом отличается от генома
- Когда надо секвенировать экзом, а когда — геном
- Надо ли тратить деньги, если в семье никто не болел раком
- Для каких видов рака подходят генетические исследования
Чем экзом отличается от генома
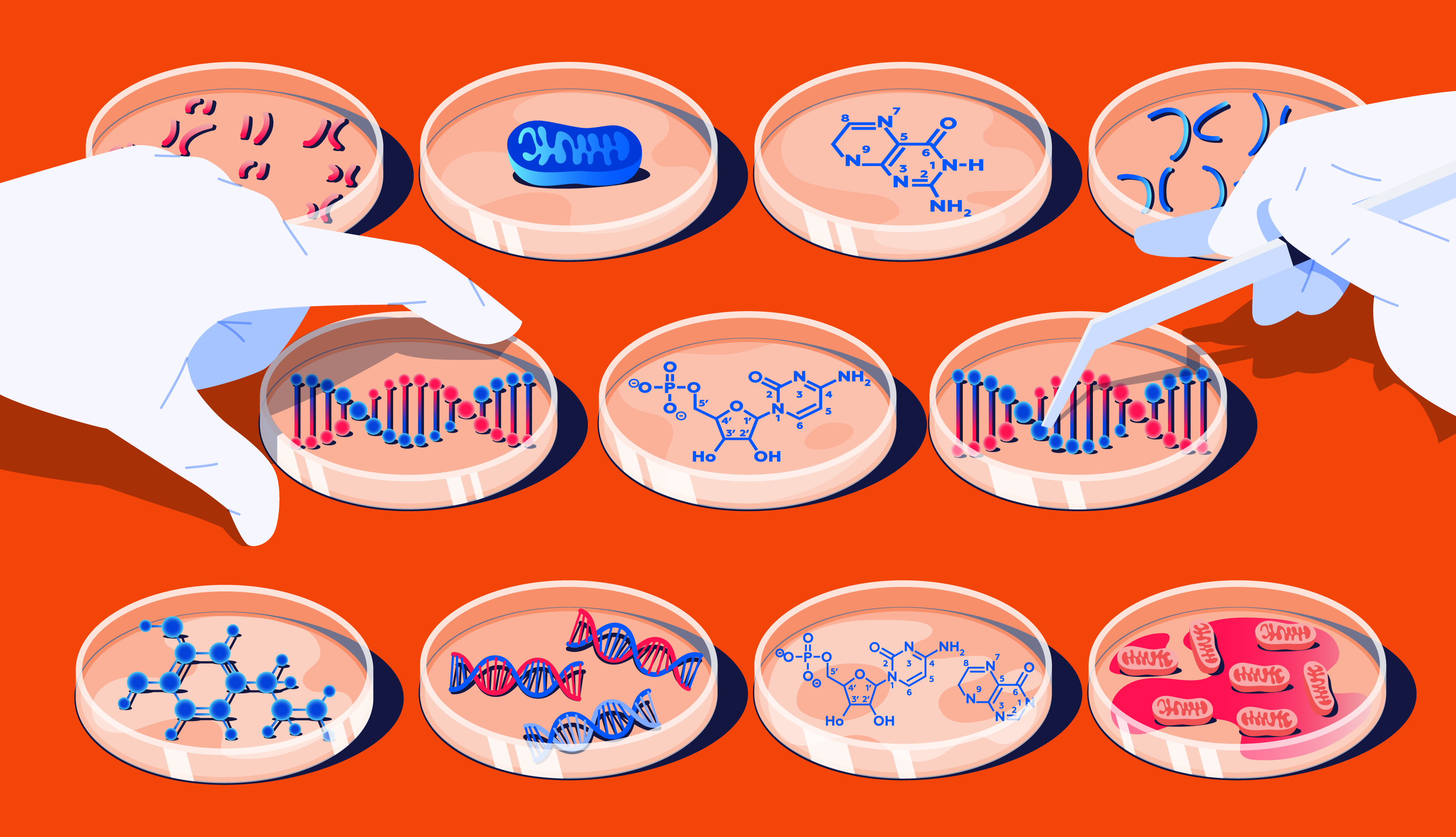
Наша ДНК — длинная нить, которая состоит из отрезков — генов.
Геном – совокупность всех генов организма, в его составе их около 25 000.
Гены содержат «инструкции», по которым синтезируются белки, необходимые для обеспечения работы всего организма.
Почти все свойства организма определяют белки:
- группу крови определяют белки на поверхности эритроцитов,
- а белок-фермент лактаза определяет способность переваривать лактозу.
«Инструкции» также называют экзонами. Они не идут непрерывным «текстом», а как бы перемежаются с некодирующими участками — интронами.
Совокупность экзонов, то есть всех, несущих информацию участков ДНК, называется экзом. Он составляет всего 1–1,5% генома.
Когда надо секвенировать экзом, а когда — геном
Секвенирование — это самый современный и точный способ расшифровки (прочтения) генов или их участков.
В ходе секвенирования считывается генетический код, то есть последовательность нуклеотидов. Секвенировать можно не только геном или экзом, расшифровать можно любое количество генов. Всё зависит от цели.
Основная задача секвенирования — обнаружение мутаций или так называемых патогенных генетических вариантов. Например, замен аминокислот в цепи, выпадения нескольких звеньев из последовательности или их удвоение.
В результате таких мутаций нарушается работа определенных белков или ферментов, а у человека может развиться то или иное заболевание.
Обычно секвенирование экзома или генома проводят при подозрении на генетические или онкологические заболевания.
Для большинства болезней известен ответственный ген, который в случае мутации приведет к патологии.
В этом случае врач, скорее всего, назначит прицельное исследование — анализ конкретного гена или поиск известной генетической мутации. Это важно, чтобы поставить окончательный диагноз.
Секвенирование экзома дает информацию о 1–1,5% всего генома, но мутации в экзоме обычно имеют более серьезные последствия, чем в геноме. Так, около 85% всех известных генетических нарушений связаны именно с регионами ДНК, кодирующими белки (экзонами).
Секвенирование всего генома дает максимально полные сведения о структуре генетического материала, потому что исследует весь набор генов конкретного человека. Сюда попадут все найденные генетические мутации, в том числе и те, в отношении которых пока нет научно-обоснованных связей с развитием заболеваний.
При секвенировании генома, помимо экзонов, также анализируются так называемые «пустые» области.
Врачи и ученые считают, что и в них может быть скрыта важная для диагностики и лечения информация. Проблема в том, что наука еще не смогла объяснить эти изменения, но с каждым годом появляются новые данные.
По результатам обоих исследований (как экзома, так и генома) можно оценить предрасположенность к наследственным онкологическим синдромам. А также увидеть патогенные наследственные мутации, которые появились в роду впервые.
Сейчас секвенирование экзома дешевле, чем секвенирование генома, но информации из «более дешевого» анализа достаточно для оценки риска развития болезни. Поэтому особой необходимости переплачивать за геном нет.
Ежегодно стоимость «прочтения» ДНК становится дешевле, поэтому когда-нибудь вопрос «что лучше» будет снят, а секвенировать будут только весь геном.
Ученые ежегодно доказывают новые связи определенных генетических мутаций с развитием тех или иных болезней, поэтому данные геномного или экзомного секвенирования следует регулярно анализировать.
В этом случае у врачей появлется новая информация, которая может стать решающей при выборе профилактических и других необходимых обследований.
В Центре медицинской онкологии «ОнкоАтлас» секвенирование проводят с помощью метода NGS (Next generation sequencing) или высокопроизводительного секвенирования. Это углубленное исследование ДНК, которое позволяет массово одновременно секвенировать тысячи ее фрагментов.
Благодаря этому, можно определить 100% мутаций, в том числе и неизвестных ранее.
Надо ли тратить деньги, если в семье никто не болел раком
Нередко, когда онкологический диагноз уже поставлен, выявляется его наследственная природа. При этом у человека нет семейной истории рака.
В этом случае заранее проведенное генетическое исследование могло бы помочь предотвратить развитие болезни или хотя бы выявить его на ранней стадии, когда лечение считается наиболее эффективным.
Пройти расширенное генетическое тестирование полезно не только людям с семейной историей онкологических заболеваний.
Так, согласно рекомендациям Американской ассоциации маммологов, генетическое исследование следует проходить всем женщинам с диагностированным раком молочной железы.
Ведь до 50% пациенток с таким диагнозом могут не знать о наличии у них генетической предрасположенности к болезни. В результате женщины не принимают необходимые меры для профилактики и снижения риска развития рецидива, а их родственники не знают о том, что у них также высокая вероятность заболеть этим видом рака.
Раньше генетические тесты рекомендовали сдавать только людям из так называемых групп риска.
Группы риска по развитию наследственных форм рака:
- известные случаи рака в семье (особенно у нескольких родственников по одной линии родства),
- принадлежность к евреям Ашкенази,
- наличие множественных полипов, например, в толстой кишке,
- у одного или нескольких членов семьи в ходе генетического тестирования выявлена «опасная мутация»,
- нездоровый образ жизни (злоупотребление алкоголем, курение, отсутствие физической активности, проживание в регионах с плохой экологией).
Но эти рекомендации были разработаны около 20 лет назад, когда тестирование было ограничено знаниями о генетических мутациях, а также высокой ценой.
Так, для рака молочной железы было известно лишь о двух «опасных» генах BRCA1 и BRCA2. С тех пор генетические исследования сильно продвинулись вперед, а стоимость тестов значительно снизилась. Поэтому в современных условиях генетические исследования перестали быть роскошью и постепенно становятся рабочим инструментом профилактики и лечения рака.
Обнаружение генетических мутаций, связанных с онкологическими заболеваниями, не означает, что человек точно заболеет раком, но указывает на то, что его риск выше среднего.
Для каких видов рака подходят генетические исследования
Если у человека нет онкологического диагноза, по результатам теста он сможет узнать о своем риске развития следующих видов рака:
Рак молочной железы и яичников
Чаще всего рак молочной железы и яичников связан с мутациями в генах: BRCA 1/2, TP53, PTEN, CHEK2, ATM, BARD1, CDH1, NF1, PALB2, RAD51C, RAD51D, STK11. Наличие мутаций может кратно повышать риск заболеть раком.
Средний риск заболеть раком молочной железы в нашей стране составляет примерно 5–7%, а при некоторых мутациях в гене BRCA1, риск может достигать 90%, что требует активных действий по скринингу и профилактике.
Колоректальный рак
Генетические тесты могут обнаружить мутации, связанные с наследственными опухолевыми синдромами, увеличивающими риск формирования опухолей толстой и прямой кишки:
- при семейном аденоматозном полипозе происходят изменения в гене APC, который помогает сдерживать рост клеток. У людей с наследственными изменениями гена APC этот «тормоз» отключается.
- при синдроме Линча изменения возникают в генах, которые обычно помогают клетке восстанавливать поврежденную ДНК, — MLH1, MSH2, MSH6, PMS2 и EPCAM.
- синдром Пейтца-Егерса вызывается наследственными изменениями гена STK11.
- MutYH-ассоциированный полипоз — мутациями в гене MUTYH.
Рак щитовидной железы
Также связывают с наследственными синдромами:
- семейный медуллярный рак щитовидной железы и синдром множественной эндокринной неоплазии возникают из-за мутаций в гене RET,
- семейный аденоматозный полипоз,
- болезнь Коудена (чаще всего возникает из-за мутаций гена PTEN),
- синдрома Карнея (появляется из-за мутаций гена PRKAR1A).
На риск заболеть влияют и «случайные» изменения в онкогенах семейства RAS, а также в перестройке PAX8 — PPAR-γ. Они увеличивают вероятность возникновения некоторых фолликулярных опухолей щитовидной железы.
Рак предстательной железы
От 5% до 10% случаев рака предстательной железы — наследственные и связаны с мутациями в генах BRCA1 и BRCA2. Кроме того, вызывать рак предстательной железы могут патогенные варианты генов TP53, EPCAM, HOXB13 и ATM.
Рак поджелудочной железы
Отчасти заболевание связано с мутациями в генах BRCA1 и BRCA2. Кроме того, риск развития этого вида рака повышают наследственные мутации в гене PALB2 — функциональном партнере белка BRCA2.
Наследственные мутации в гене PALB2 обнаруживают у 3—4% пациентов с опухолью поджелудочной железы.
Другие наследственные синдромы вносят меньший вклад в развитие этого типа рака:
- ATM-ассоциированный наследственный онкологический синдром (мутация в гене АТМ),
- CDKN2A-ассоциированный синдром (мутация в гене CDKN2A),
- семейный аденоматозный полипоз (мутация в гене АРС),
- синдром наследственной CDK4-ассоциированной меланомы (мутация в гене CDK4),
- синдром Линча (EPCAM и другие),
- синдром ювенильного полипоза (мутации в генах BMPR1A, SMAD4).
Меланома
Примерно 10% меланом возникают из-за семейной истории заболевания. У 20–60% членов этих семей находят мутацию в гене CDKN2A. В более редких случаях могут возникать мутации в генах CDKN2A (ARF), CDK4, TERT, MITF, BAP1, BRCA2, PTEN, MC1R и POT1.
Рак почки
К заболеванию может привести мутация в гене VHL, который выступает геном-супрессором опухолевого роста, то есть сдерживает рост и развитие опухолей.
Другие гены-супрессоры, такие как FH, FLCN, SDHB, SDHD также могут увеличивать риск развития этого вида рака.
Рак желудка
От 1% до 3% случаев рака желудка вызваны мутацией гена CDH1. Кроме того, есть и наследственные опухолевые синдромы, ассоциированные с раком желудка:
- синдром Линча (или наследственный неполипозный рак толстой кишки — MSH2, MLH1, MSH6, PMS2),
- семейный аденоматозный полипоз (APC),
- синдром Ли-Фраумени (TP53, MDM2 и CHEK2),
- синдром Пейтца-Егерса (STK11).
Кроме определения высокого риска развития некоторых видов рака, генетические исследования выполняют и у людей с подтвержденным онкологическим заболеванием.
Например, такие тесты используют для подбора препарата для терапии, потому как некоторые мутации делают применение ряда химиотерапевтических препаратов неэффективным, а значит, пациент может потратить ценное время на бесполезное лечение.

Кроме того, на определенные мутации могут прицельно воздействовать лекарственные препараты (таргетные препараты). Причем мутации могут быть разными при одном и том же типе рака. В этом случае генетические исследования помогают понять, какой препарат подойдет пациенту.
Также некоторые мутации могут изначально указывать на более плохой прогноз онкологического заболевания. В этом случае результаты генетического анализа позволяют на начальном этапе полноценно определиться с тактикой лечения.
Узнать больше о том, какие возможности есть у генетических тестов в борьбе с онкологией и профилактике рака, а также подобрать генетическое исследование для себя и близких можно на сайте и у специалистов Центра молекулярной онкологии ОнкоАтлас.
Больше о возможностях генетических тестов в онкологии в блоге Атласа:
- Соло-тест ABC для оценки риска злокачественных опухолей и подбора таргетных препаратов
- Что такое тест Полный геном и зачем он нужен?
- Как выявить рак? Скрининг и ранняя диагностика
- Gilissen C, Hoischen A, Brunner HG, Veltman JA. Disease gene identification strategies for exome sequencing. Eur J Hum Genet. 2012
- Mayo Clinic. BRCA gene test for breast and ovarian cancer risk
- CDC. BRCA Gene Mutations
- The American society of breast surgeons. Consensus Guideline on Genetic Testing for Hereditary Breast Cancer