Рак яичников в России составляет до 4% от всех случаев онкологических болезней у женщин. Это не самый распространенный вид рака, но он достаточно опасен. От него погибает больше людей, чем от любого другого рака женской репродуктивной системы, вроде рака шейки матки или эндометрия. В этом материале разбираемся, можно ли его диагностировать на ранней стадии и какие факторы риска с ним связаны.
Содержание
- Что такое рак яичников?
- Какие факторы риска есть у этой болезни?
- Как заболевание проявляется?
- Можно ли диагностировать рак яичников, когда симптомов еще нет?
- Как лечится рак яичников?
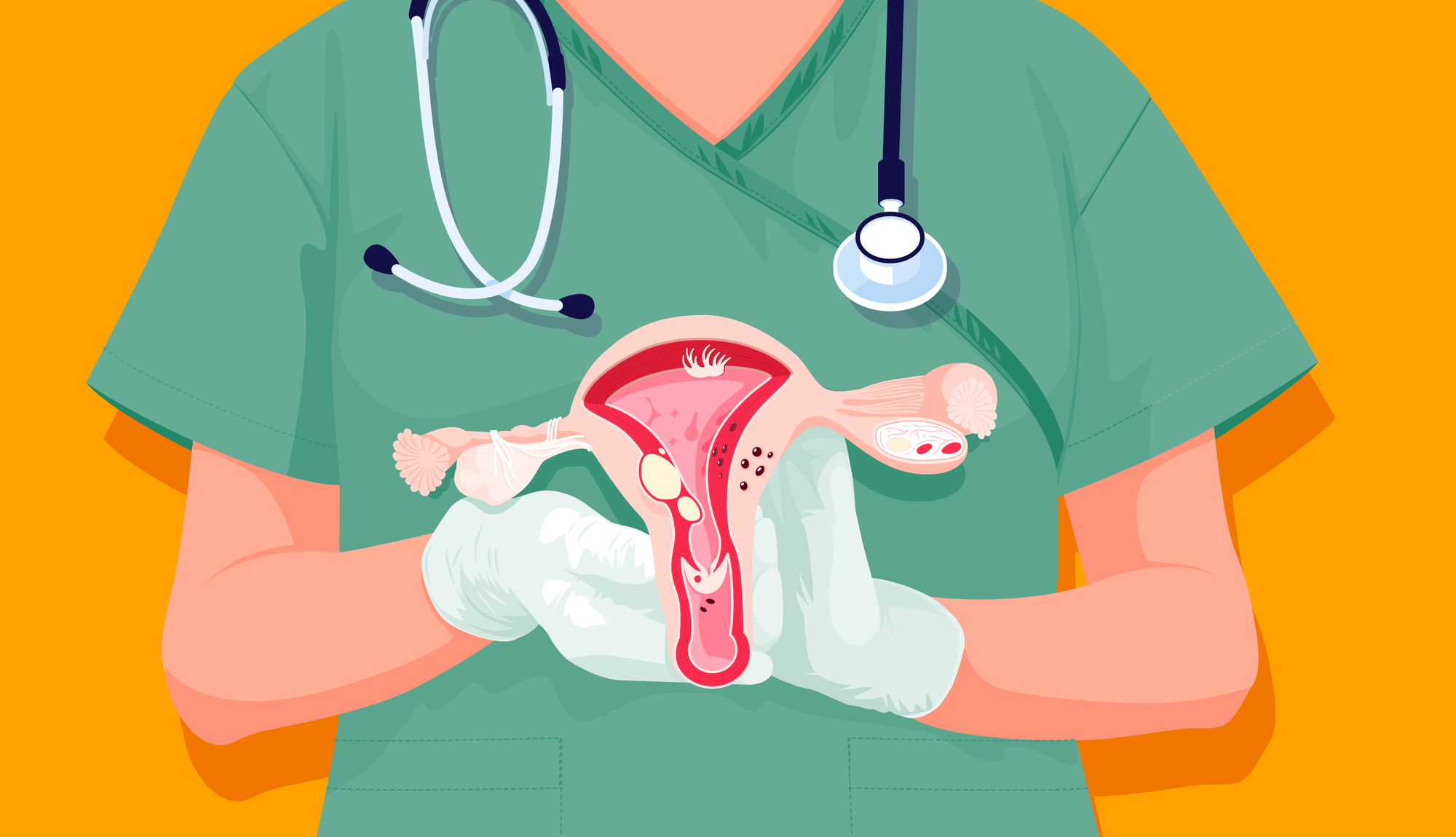
Что такое рак яичников?
Яичники — это органы, имеющие форму и размер миндаля. Они относятся к женской репродуктивной системе и производят яйцеклетки, а также гормоны эстроген и прогестерон. Рак яичников возникает, когда клетки этого органа начинают бесконтрольно делиться из-за каких-то поломок в генах. Чаще всего это происходит в эпителиальных клетках, которые покрывают внешнюю поверхность яичников. Менее 2% случаев приходится на злокачественные опухоли половых клеток. А в 1% рак начинается в стромальных клетках яичников, которые вырабатывают женские гормоны эстроген и прогестерон.
Кроме злокачественных опухолей, в яичниках часто могут появляться доброкачественные опухоли. Часть из них является кистами — мешочками, которые образуются на поверхности или внутри яичника. Они могут быть как твердыми, так и заполненными жидкостью. Обычно эти образования имеют небольшой размер, не вызывают никаких симптомов и проходят сами по себе. Если киста большая, не проходит или увеличивается — врач может назначить дополнительные анализы или посоветовать убрать ее хирургическим путем (только так можно убедиться, что это точно не рак).
Как и с многими другими видами рака, чем раньше обнаружен рак яичников и начато лечение, тем больше у женщины шансов на выздоровление.
Какие факторы риска есть у этой болезни?
К факторам риска относят всё, что может увеличить шанс человека столкнуться с онкологическим заболеванием, вроде курения, различных инфекций или особенностей внешней среды.
Но нужно помнить: даже если у женщины есть какой-то фактор риска — это не значит, что она точно заболеет раком яичников. И напротив: некоторые люди, встретившиеся с болезнью, могли не иметь ни одного из известных факторов риска.
К факторам, которые могут увеличить вероятность развития рака эпителиального рака яичников, относят:
- Старший возраст. Рак яичников редко встречается у людей моложе 40 лет, а большинство случаев приходится на женщин после менопаузы;
- Отсутствие беременностей или рождение первого ребенка после 35 лет;
- Использование гормональной терапии после менопаузы;
- Семейную историю рака яичников, а также некоторых других типов рака, вроде колоректального рака и рака молочной железы;
- Личная история рака молочной железы у самой женщины.
Отягощенный семейный или личный анамнез может указывать на наличие наследственного опухолевого синдрома. Например, синдрома наследственного рака молочной железы и яичников, который вызывается наследственными патогенными вариантами в генах BRCA1 и BRCA2. Вероятность столкнуться с раком яичников в течение жизни у женщин с наследственными патогенным вариантом BRCA1 — 35–70%. Для женщин с BRCA2 — 10%–30%.
Для сравнения: пожизненный риск рака яичников для женщины без мутаций — около 2%.
Еще один опухолевый синдром — наследственный неполипозный рак толстой кишки (синдром Линча). Развивается вследствие генетических поломок в генах MLH1, MSH2, MSH6, PMS2 и EPCAM. Кроме очень высокого риска колоректального рака, люди с синдромом также имеют повышенный риск развития рака эндометрия и рака яичников. Так вероятность столкнуться с последним у женщин с синдромом Линча около 10%.
Кроме этого, повлиять на развитие рака яичников могут еще синдром Пейтца-Егерса (вызывается мутациями в гене STK11), MUTYH-ассоциированный полипоз (мутации в гене MUTYH), а также наследственные патогенные мутации в генах ATM, BRIP1, RAD51C, RAD51D, PALB2, CHEK2, TP53 и других.
Менее распространенные подтипы рака яичников (опухоли половых клеток и стромальные опухоли) намного реже связаны с перечисленными опухолевыми синдромами и факторами риска.
Как заболевание проявляется?
У женщин с раком яичников симптомы могут отсутствовать совсем, проявляться лишь в легкой форме, а еще часто схожи признаками менее серьезных заболеваний, вроде синдрома раздраженного кишечника (СРК) или предменструального синдрома. Это все приводит к тому, что болезнь нередко обнаруживают на запущенной стадии, когда она уже хуже поддается лечению.
К возможным симптомам относят боль внизу живота, кровотечение из влагалища, потерю веса, необъяснимую боль в спине, которая может усиливаться, постоянное ощущение вздутия живота, дискомфорт в области живота или таза, быстрое чувство насыщения во время еды, частые позывы к мочеиспусканию и потерю аппетита.
Обратиться к врачу стоит, если:
- есть ощущение вздутия живота, особенно чаще 12 раз в месяц
- есть другие симптомы рака, которые не проходят со временем. Особенно если женщине более 50 лет или у нее есть семейная история рака яичников, рака молочной железы.
Можно ли диагностировать рак яичников, когда симптомов еще нет?
Врачи пытаются найти методы, которые позволят легче диагностировать болезнь на ранней стадии, но пока с этим есть проблемы. Для женщин, не имеющих симптомов болезни и без высокого риска развития рака яичников, скрининговых тестов на рак яичников нет.
Для женщин, которые испытывают какие-то симптомы, имеют подтвержденный семейный опухолевый синдром или семейную историю рака яичников и молочной железы — можно рассмотреть ряд обследований (хотя здесь среди медицинского сообщества все еще существуют споры). В основном, ним относят трансвагинальное ультразвуковое исследование. Оно помогает найти новообразование в яичнике, но с его помощью нельзя точно определить, является ли опухоль злокачественной или доброкачественной.
Еще существует анализ крови на онкомаркер CA-125. Его иногда используют при лечении рака яичников. Если уровень CA-125 был высок у женщины до терапии, а потом начал снижаться — препараты, скорее всего, работают. Но при скрининге, даже женщин с высоким риском рака яичников, он может выдавать ошибки. Дело в том, что высокие уровни CA-125 кроме онкологии связаны и с другими состояниями, вроде эндометриоза и воспалительных заболеваний органов малого таза. Кроме того, не у всех женщин с раком яичников в принципе высокий уровень СА-125. Именно поэтому при использовании этого онкомаркера при скрининге высоких групп риска, его результаты нужно подтверждать другими тестами, например, УЗИ.
Как лечится рак яичников?
Обычно все начинается с хирургического лечения. Дело в том, что рак яичников в принципе можно диагностировать (как и определить его стадию) лишь с помощью диагностической хирургии и последующего гистологического исследования материала. Специалист удаляет все видимые опухоли (чаще всего это включает удаление матки, маточных труб и яичников). Это нужно, чтобы предотвратить дальнейшее распространение рака или его последующее возвращение после лечения.
На ранней стадии кроме операции обычно ничего не требуется. Но в большинстве случаев женщине дополнительно будут проводить химиотерапию, чтобы убить оставшиеся опухолевые клетки. Иногда химиотерапию назначают до хирургии, чтобы уменьшить опухоль и увеличить вероятность того, что хирург сможет ее полностью удалить.
При раке яичников, который плохо реагирует на химиотерапию, рецидивирует или найден на тяжелой стадии, дополнительно могут подключать лечение с помощью таргетной терапии. Так ингибиторы PARP применяют при распространенном раке яичников у женщин с мутациями BRCA1 и BRCA2. В России по клиническим рекомендациям Минздрава молекулярно-генетическое исследование мутаций BRCA1 и BRCA2 проводят всем женщинам с серозным и эндометриоидным раком яичников тяжелой стадии. Это значит, что этот анализ можно сделать бесплатно по ОМС, причем используя методы секвенирования нового поколения (NGS).
При проведении более расширенного профилирования опухоли можно обнаружить и другие нарушения, которых позволяют использовать иные «прицельные» препараты. Например, при микросателлитной нестабильности (MSI) назначают пембролизумаб и прочие типы иммунотерапии. При перестройке NTRK 1-3 — ларотректиниб и энтректиниб (пока не зарегистрированы на территории РФ). А иногда при отдельных генетических поломках попробуют использовать препараты, которые зарегистрированы для других нозологий или перспективны в рамках клинических испытаний.
Узнать о своих особенностях здоровья, индивидуальных рисках и профилактике рака поможет Соло-тест Атлас. Узнать о своих рисках и тестах, которые их выявят, можно на сайте и у специалистов Центра молекулярной онкологии ОнкоАтлас.А если вы уже сдавали тест и хотите поделиться своей историей, напишите нам на blog@atlas.ru.
- UpToDate, Screening for ovarian cancer, 2021
- UpToDate, Patient education: Treatment of ovarian cancer, 2021
- American Cancer Society, Key Statistics for Ovarian Cancer, 2021
- NHS, Ovarian cancer, 2021
- American Cancer Society, Treatment of Invasive Epithelial Ovarian Cancers, by Stage, 2021
- American Cancer Society, What Is Ovarian Cancer?, 2021
- American Cancer Society, Ovarian Cancer Risk Factors, 2021
- American Cancer Society, Signs and Symptoms of Ovarian Cancer, 2021
- American Cancer Society, Can Ovarian Cancer Be Found Early?, 2021
- MedlinePlus, Ovarian Cancer, 2021
- MedlinePlus, Ovarian Cysts, 2021
- CDC, What Are the Risk Factors for Ovarian Cancer?, 2021
- А.Д.Каприн, ЗЛОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ В РОССИИ В 2019 ГОДУ (ЗАБОЛЕВАЕМОСТЬ И СМЕРТНОСТЬ), 2020
- Ассоциация онкологов России. Российское общество клинической онкологии, Рак яичников / рак маточной трубы / первичный рак брюшины, 2020